Krónikus bronchitis, COPD
Krónikus bronchitis előfordulása gyermekkorban igen ritka, sok tankönyv nem is említi önálló betegségként ezen a néven.
Diagnózisát akkor lehet kimondani, ha az egyébként egészséges gyermeknél több mint 3 hétig tartó hurutos köhögés áll fenn, és kizárhatók az egyéb krónikus köhögést okozó betegségek. Krónikus bronchitis definíciójának leginkább az elhúzódó bakteriális bronchitis néven említett betegség, a PBB felel meg. A mozaikszó az angol „protracted bacterial bronchitis” elnevezésből származik, a betegség jellemzője a folyamatosan fennálló hurutos köhögés, a tüdőben hallható szörtyzörejek, melyekhez a várttal ellentétben tüdőgyulladásra jellemző röntgen eltérés nem társul. A szokottnál hosszabb – általában 10-14 napos antibiotikus kezeléssel jól kezelhető, visszaesések a későbbiekben előfordulnak.
A krónikus hörghurut körüli diagnosztikus bizonytalanságot fokozza, hogy a köznyelvben gyakran illetik ezzel az elnevezéssel az óvodás-kisiskolás korban az őszi-téli hónapokban gyakran visszatérő felső légúti fertőzéseket.
Ilyenkor a gyermek tüdeje felett hangos, durva zörejek hallhatók, ezek azonban a nagy légutakból származnak, jellemzően megszűnnek, vagy elhalkulnak köhögés, orrszívás után. Az szokta a félreértést okozni, hogy a szülők a gyermek hátára téve a kezüket úgy érzik, az egész mellkas tele van váladékkal.
Sokkal gyakoribb – sőt, nagy népegészségügyi problémát jelent- a felnőttkori krónikus bronchitis, a COPD. Elnevezése szintén mozaikszó: az angol Chronic Obstructive Lung Disease rövidítése.
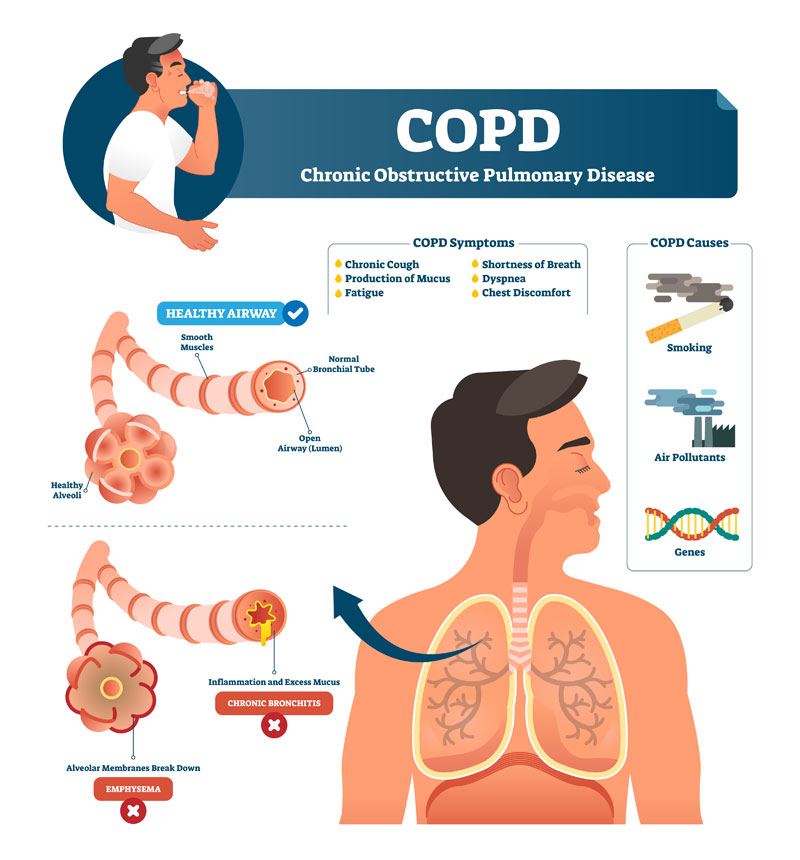
A WHO adatai szerint a világban mintegy 60 millió beteggel lehet számolni, közülük évente 3 millióan lelik halálukat e betegség miatt. Ha a jelenlegi trend folytatódik, a halálokok rangsorában a 2004-ben a negyedik helyen álló COPD 2030-ra már a harmadik helyet foglalja majd el. Magyarországon is 400-500 ezerre teszik a COPD-ben szenvedők számát, a gondozói hálózatban nyilvántartott betegszám azonban csak 54000. A nagy különbségnek az lehet az oka, hogy a betegeknek sokáig nem tűnik fel a köhögés (hiszen melyik dohányos nem szokott köhögni?), akkor fordulnak tüdőgyógyász szakorvoshoz, amikor a nehézlégzés a mindennapi tevékenységeket is befolyásolja. Sajnos ilyenkor már jelentős légzésfunkciós csökkenés mérhető.
Jellemzően két tünetcsoport egyidejű jelenlétével járó gyulladásos folyamatról van szó:
az egyik az idült hörghurut (bronchitis), ahol a hörgők beszűkülnek és fokozott váladékképződés alakul ki. A másik a tüdőtágulás (emfizéma), ahol a léghólyagok folyamatosan összeolvadnak, pusztulnak. Így a tüdőben megnövekszik a ki nem lélegzett levegő mennyisége, úgynevezett levegőcsapdák alakulnak ki. A léghólyagok fala feszülni kezd, majd megreped, ami csökkenti a rájuk háruló nyomást, aminek következtében azonban csökken a tüdő működő légzőfelülete.
A nemzetközileg elismert diagnosztikus és terápiás útmutató, a GOLD (Global Initiative for Chronic Obstructive Lung Disease ) szerint a diagnózis kimondásához 3 feltételnek kell teljesülnie:
a betegségre jellemző légzésfunkciós csökkenés kimutatása, karakterisztikus tünetek, mint nehézlégzés, krónikus, köpetürítéssel járó köhögés, valamint jellemző környezeti ártalmak. Utóbbiak közül elsőként a dohányzást kell említeni, a dohányzók mintegy 15 százalékánál alakul ki COPD.
Sokáig csak a dohányzáshoz kapcsoltuk a COPD kialakulását. Az esetek nagy részében ez most is igaz, az utóbbi években azonban egyre nyilvánvalóbbá válik, hogy keletkezésében kora gyermekkori hatások is szerepet játszhatnak.
Ennek kutatására sok vizsgálatot folytattak, abban a közlésben, amely 16 vizsgálat eredményeit dolgozza fel, összesen 69 365 beteg adatai szerepelnek. A vizsgálatok azt mutatták, hogy a szülők dohányzása – a méhen belül és kora gyermekkorban is-, az alacsony születési súly, koraszülöttség és a kora gyermekkori légúti betegségek (asztma, tüdőgyulladás) járhatnak együtt a későbbiekben csökkent légzésfunkciós értékekkel, elősegítve így COPD kialakulását.

A COPD asztmával is együtt járhat, az utóbbi időben a tüdőgyógyászok ezt ACOS néven említik (AsthmaCopdOverlapSyndrome).
A terápia szempontjából azonban fontos a két betegség elkülönítése, ebben a légzésfunkciós értékek hörgőtágító adás utáni változása ad támpontot.
Az elmúlt két évtizedben sorra kerültek piacra új, a COPD kezelésében használatos gyógyszerek, ezek javítják a betegek állapotát, de nem gyógyítják meg a betegséget. Minden erőnkkel a megelőzésre kell törekedni, ennek fontos tényezője a dohányzás visszaszorítása és a gyermekek passzív dohányzásának megszüntetése.
Irodalom:
Osman Savran: Early life insults as determinants of chronic obstructive pulmonary disease in adult life. International Journal of COPD 2018:13 683–693
Andrew Bush:Lung Development and Aging .Ann Am Thorac Soc. 2016 Dec;13 Suppl 5:S438-S446.
Silvia Carrao et al.:Early-life origins of chronic respiratory diseases: understanding and promoting healthy ageing . Eur Respir J. 2014 Dec;44(6):1682-96.
Xinwei Huang et al: The etiologic origins for chronic obstructive pulmonary disease. Int J Chron Obstruct Pulmon Dis.2019 May 27;14:1139-1158.
Fotó: dreamstime.com