Mi az a keloid?
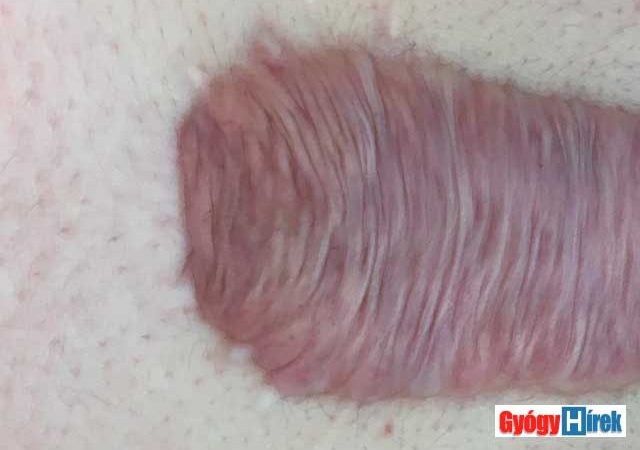
Korábbi cikkünkben már írtunk a sebgyógyulás során kialakuló hegekről –„Lesz-e heg a műtét után?”-, ahol említést tettünk a túlburjánzó hegszövet egyik típusáról, a keloid-ról.
A gyermeksebészeti és rekonstruktív sebészeti ellátásban időről-időre találkozunk keloiddal élő páciensekkel. A beteg számára rendkívül zavaró bőrelváltozásról van szó, amely mind esztétikai, mind funkcionális problémák okozója lehet.
Miről is van szó?
Amint azt korábban írtuk, a bőr sérülését követően (amennyiben az adott sérülés a bőr teljes vastagságát érinti) a seb gyógyulása során heg képződik. Az, hogy milyen lesz a gyógyult seb, vagy a heg végső megjelenése, számos tényezőtől (kiváltó ok, elhelyezkedés, sebészeti technika, sebgyógyulás folyamata, individuális adottságok stb.) függ.
A keloid nem más, mint a hegszövet abnormális túlburjánzása.
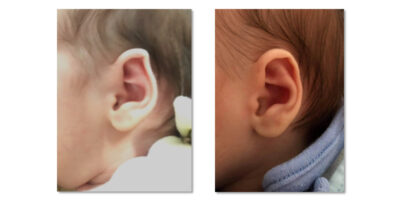
Az ún. hipertrófiás hegtől (ahol szintén túlszaporodik a hegszövet) az különbözteti meg, hogy a keloid meghaladja, túlnövi az eredeti seb méreteit (1. ábra). Tehát a heg jóval nagyobb lesz, mint az eredeti sérülés mérete.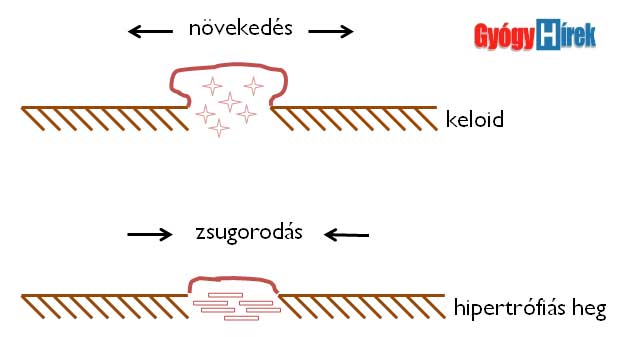
A keloid az idővel – ellentétben a hipertrófiás heggel – nem mutat spontán regressziós (visszafejlődési, méretcsökkenési) hajlamot. (2. ábra) Valójában a keloid egy jóindulatú, ún. fibroproliferatív tumor, rosszindulatú elfajulási tulajdonság nélkül. 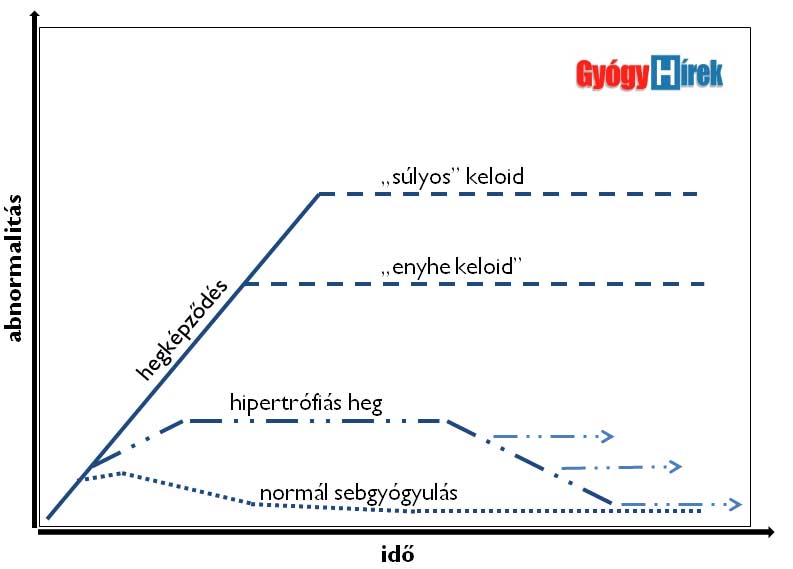
Maga a kórkép nem új jelenség, első leírása Kr.e. 1700-ra tehető (Ebers papirusz, Egyiptom). Elnevezése a „crab claw” (rákolló) kifejezésből származik (Alibert, 1806), amely azt hivatott illusztrálni, hogy a környező hámszövet felé növekszik.
Keloid csak embereken fordul elő, a sebek gyógyulását követő gyakorisága 5-15%.
Nemek közti különbség nincsen. Átlagos életkori megjelenése 10-30 év, a serdülőkort érinti leginkább. Az erősebben pigmentált bőrön a kialakulása tizenötször gyakoribb. Utóbbiból következik, hogy bizonyos rasszokban gyakrabban találkozhatunk keloiddal, albínóknál pedig extrém ritka. Hajlamot bizonyos HLA genotípusoknál találunk (pl. HLA-B14, -B21, -BW16, -DR5 stb.), illetve az „A” vércsoportú személyeknél. Genetikai vizsgálatok rámutattak, hogy a keloid hajlam öröklődése multifaktoriális.
Hogyan jön létre a keloid?
Egyszerűen fogalmazva akkor keletkezik, amikor felborul a finom egyensúly a sebgyógyulás során a korai helyreállító és az azt követő regenerációs folyamatok között. Tehát a sejtek (pl. hámsejtek, mesenchyma sejtek, fibroblastok, simaizom sejtek) és a közöttük levő kötőszöveti alkotóelemek (pl. fehérjék, kollagén, elasztin, proteoglikánok, kondroitinszulfát, vérerek), valamint sejtvezérlő molekulák, ún. citokin-ek (pl. TNFα, TNFβ, INFα, INFγ, IL-6) között.
Például a kollagén szintézis 20-szor több keloidokban, emellett a kollagént bontó enzim aktivitása 14-szer kevesebb, mint a normál hegszövetben. Sőt, a kollagén kémiai szerkezete is irreguláris, a szövet sejtösszetétele, érhálózata és a hám egymásra épülő rétegződése is atípusos. Szövettani megjelenése elhúzódó gyulladásos folyamatokéval hasonlatos.
Ebből következik, hogy gyakrabban számíthatunk keloid kialakulására másodlagosan gyógyuló, gyulladt, idegentestet tartalmazó, vagy égési sebeknél, vagy ismételten ugyanazon a bőrterületen létrejött sérülések után, krónikus irritációnak kitett sebek (pl. testékszerek, tetoválás), krónikus bőrgyulladások (pl. acne) gyógyulása során.
Természetesen spontán is kialakulhat keloid, a leggondosabb sebkezelés, vagy sebészeti technika alkalmazása mellett is. Leggyakrabban az alábbi testtájakon számíthatunk keloid megjelenésére: elülső mellkasfal, vállak, végtagok hajlító oldala, nyak elülső felszíne, illetve azon sebek esetén bármelyik testtájon ahol a seb keresztezi az adott testrész ún. erővonalait. Keloid kialakulására sérülést követően még egy év múlva is sor kerülhet arra hajlamos betegeknél.
Kezelhető-e a keloid?
Számos gyógymód kínálkozik a szakirodalomban a keloid kezelésre, ami elsősorban azt mutatja, hogy sajnos nincsen egyetlen egyértelműen jó terápia. Rendelkezésre áll kompressziós kezelés (pl. szilikon lap), szteroid terápia (pl. triamkinolon), interferon kezelés (pl. INF-α2b, -β1a stb.), kálcium csatorna blokkolók (pl. verapamil), sejtosztódást gátló szerek (bleomycin, fluorouracil, doxorubicin stb.), retinoidok (tretinoin), immunszupresszánsok (tacrolimus), immunmodulátorok (imiquimod). Javarészt olyan szerek, amelyeknek komoly mellékhatásai lehetnek, ezért csak szigorú feltételekkel és megfelelő javallatra alkalmazhatóak, és hatékonyságuk még így sem minden esetben meggyőző.
A keloidnak létezik sebészeti kezelése is, amelynek lényege az elváltozás kimetszése speciális technikával. Fontos tudni, hogy kimetszés esetén is rendkívül nagy a kiújulás lehetősége. Ezért a műtétet követően egyedi sebkötözési módszerekkel és krémekkel igyekszünk a legjobb esztétikai eredményt elérni, és elejét venni a keloid növekedésének. A műtét az azt követő röntgen besugárzással (~15-20Gy) is kiegészíthető. Utóbbi, gyermekkorban a fejlődésben/növekedésben levő csontok miatt, illetve bizonyos testtájakon (pl. pajzsmirigy, emlők) ellenjavallt. A szakirodalomban fagyasztásos (ún. krioterápiát) és lézerterápiát (ún. PDL) is említenek, amelyek változó eredménnyel kecsegtetnek.
A fentiek miatt tehát a legfontosabb kezelési stratégia a megelőzés.
Ami elsősorban a tervezett műtéti beavatkozásoknál jön szóba (keloid a kórelőzményben, adekvát sebészeti technika, megfelelő sebkötözés, után követés). Persze traumás eredetű mély sebeknél sincs veszve minden a korszerű sebkezelési irányelvek betartása esetén. A betegség „makacsságából” és komplex terápiájából látható, hogy kialakult és panaszokat okozó keloid kezelését a kórképben jártas szakemberre érdemes bízni.
Irodalom: 1. Berman B, Viera MH, Amini S, Huo R, Jones IS. A hypertrophikus hegek és a keloidok megelőzése és kezelése a gyermekek égési sérülései után. J Craniofac Surg. 2008, 19 (4): 989-1006. 2. Burd A. Keloid epidemiológia: népspecifikus vizsgálatok szükségesek. J Plast Reconstr Aesthet Surg. 2006; 59 (1): 105 3. Burd A, Huang L. Hipertrófiás reakció és keloiddiétézis: két különböző formájú heg. Plast Reconstr Surg. 2005 Dec; 116 (7): 150e-7e 4. Atiyeh BS, Costagliola M, Hayek SN. Keloid vagy hipertrófiás heg: az ellentmondás: az irodalom áttekintése. Ann Plast Surg. 2005 június; 54 (6): 676-80. 5. Alhady SM, Sivanantharaja K. Keloidok különböző versenyeken. 175 eset áttekintése. Plast Reconstr Surg. 1969 december; 44 (6): 564-6.
6. Lee JY, Yang CC, Chao SC, Wong TW. A keloid és a hipertrófiás hegek kórszövettani differenciáldiagnózisa. Am J Dermatopathol. 2004, 26 (5): 379-84. 7. Mankowski P, Kanevsky J, Tomlinson J. et al. A keloidok sugárkezelésének optimalizálása: meta-analízis szisztematikus áttekintése, összehasonlítva a különböző sugárzási módok közötti ismétlődési arányokat. Ann Plast Surg. 2017; 78 (4): 403-11. 8. Hochman B, Locali RF, Matsuoka PK, et al. Intralesional triamcinolon acetonid a keloid kezeléshez: szisztematikus felülvizsgálat. Aesthetic Plast Surg. 2008 július; 32 (4): 705-9 9. Bouzari N, Davis SC, Nouri K. et al. Keloidok és hipertrófiás hegek lézeres kezelése. Int J Dermatol. 2007 Jan; 46 (1): 80-8.
10. de las Alas JM, Siripunvarapon AH, Dofitas BL. Pulsed dye laser for the treatment of keloid and hypertrophic scars: a systematic review. Expert Rev Med Devices. 2012 Nov;9(6):641-50
11. Manca G, Pandolfi P, Gregorelli C, Cadossi M, de Terlizzi F. Treatment of keloids and hypertrophic scars with bleomycin and electroporation. Plast Reconstr Surg. 2013 Oct;132(4):621e-630e
Megj.: 1. és 2. ábra: az Epocrates® Online ide vonatkozó cikke alapján.