Dermatitis papulosa
A Dermatitis papulosa vírusinfekció által kiváltott, gyakran testszerte megjelenő, hosszú ideig fennálló, esetenként irritálódott tünetekkel járó bőrbetegség.
Milyen diagnózisok tartoznak ide?
A betegségnek számos neve van: Dermatitis papulosa, Dermatitis papulosa infantum, Acrodermatitis papulosa, gyermekkori papularis acrodermatitis, papulosa, Gianotti-Crosti-betegség. Az Asszimetrikus periflexuralis exanthema szintén a Dermatitis papulosa egyik fajtája.
Melyik időszakban jelentkezik a betegség?
Általában tavasztól őszig jellemző a Dermatitis papulosa megjelenése.
Melyik korosztályt érinti?
Jellemzően 6 hónapos kortól 12 éves korig jelentkezik, leggyakrabban 2 és 5 év között. Felnőtteken nagyon ritkán láthatóak a tünetek.
Mi okozza a papulosa-ként is emlegetett betegséget?
A tüneteket vírus fertőzés váltja ki, amit a bőrtünetek megjelenése előtt gyakran jelentkező felsőlégúti tünetek is alátámasztanak. Régebben gyakran társult Hepatitis B infekcióval, ami májmegnagyobbodással járhat. Manapság azonban legtöbbször ártalmatlan vírusinfekció áll a háttérben. A vírus azonosítására legtöbbször nincs szükség, mivel nincs rá specifikus terápia. A tünetek oltások után is megjelenhetnek, például BCG, Di-Per-Te, MMR, stb. vakcina beadása után. Az elmúlt időszakban leírtak COVID-19 infekció által provokált esetet is.
Milyen tünetei vannak?
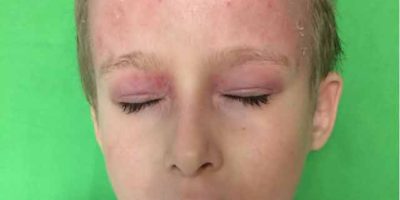
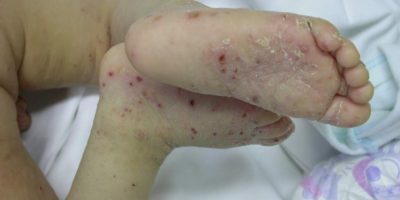
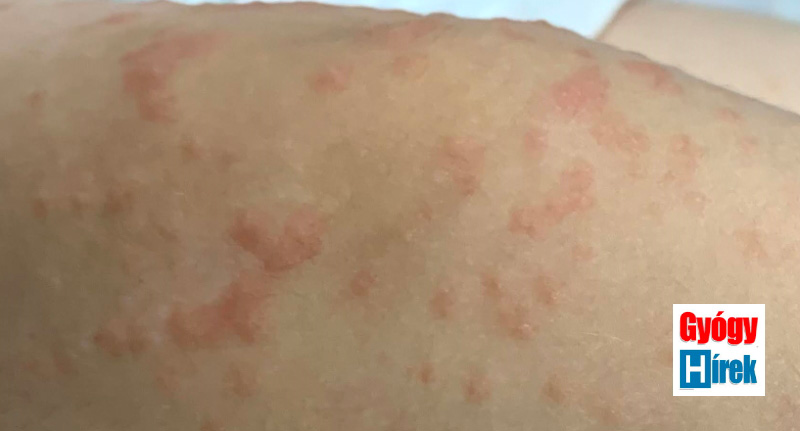
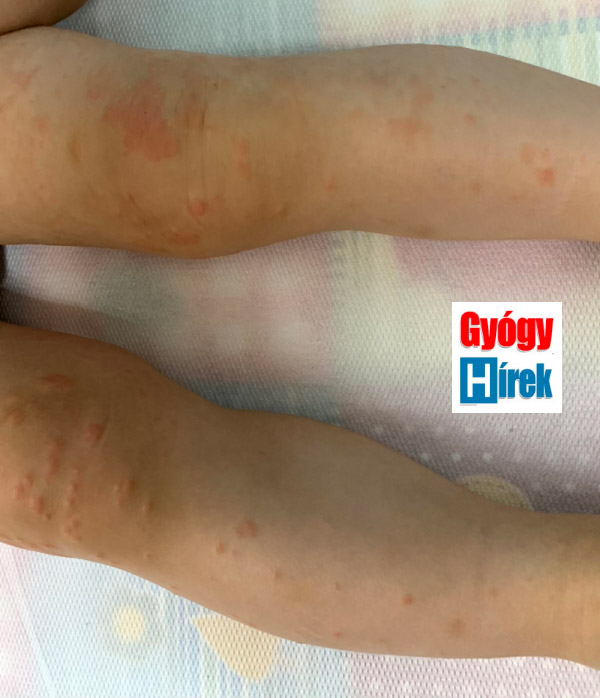
Kezdődhet féloldalasan, de egyes típusokban a tünetek szimmetrikusan jelennek meg. A törzsön, combon, illetve farizom tájékon pár mm-es, halványpiros vagy kifejezetten vörös, sűrűn egymás mellett elhelyezkedő, kiemelkedő bőrtünetek láthatóak. A tünetek lassan terjednek tovább a felső végtagokra, arca. Elsősorban a feszítő felszíneket érinti. A bőrtüneteket gyakran kíséri kifejezett viszketés, de előfordulhat viszketés nélkül is. A gyermek általános állapota jó. Időnként a hónaljban és a lágyékhajlatban megnagyobbodott nyirokcsomók lehetnek.
Hogyan lehet diagnosztizálni?
A bőrtünetek és az előzmények ismerete gyakorlott bőrgyógyász számára elegendőek a diagnózis felállításához. A régóta fennálló, esetleg irritálódott tünetek megnehezíthetik a diagnózist, esetenként laborvizsgálatra is szükség lehet. A háttérben lévő vírus kimutatására nincs szükség, csak nagyon ritka esetekben történik mintavétel vírusszerológia vagy PCR vizsgálathoz.
Milyen kezelés szükséges?
A tünetekre nincs specifikus terápia. Gyakran cink tartalmú, fertőtlenítő hatású kenőcsöt ír fel a bőrgyógyász. Mivel ez a kenőcs kifejezetten szárít, javasolt mellé kiegészítőként hidratáló testápolót is használni. Ritkán, de előfordul, hogy a tünetek irritálódnak, ilyenkor rövid ideig szükség lehet sztreoid tartalmú, nyugtató készítményre is. A kifejezett viszketésre antihisztamin szedése javasolt.
Milyen egyéb tényezőkre érdemes figyelni?
Lehetőleg kerülni kell a kifejezett izzadással járó tevékenységeket. Mivel a víz provokálhatja a tüneteket, fürdés helyett gyors, langyos vízzel történő zuhanyozás javasolt. A mosakodáshoz gyógyszertári fürdetőt érdemes használni, az illatanyagokat és egyéb allergéneket tartalmazó készítményeket mindenképpen kerülni kell! A dezodor, parfüm használata, valamint a tünetek dörzsölése szintén kerülendő.
Mehet e közösségbe a gyermek?
A vírus okozta egyéb tünetek fennállásakor nem javasolt, de maguk a bőrtünetek már nem fertőznek, ezért enyhe bőrtünetekkel megengedett a közösségi tevékenység.
Mennyi ideig tart a betegség?
Sajnos a bőrtünet teljes eltűnése 4-6 hétig is eltarthat. 1-2 hét után gyakran javuló tendencia figyelhető meg, majd a tünetek ismét kifejezettebben jelentkeznek. Ilyenkor gyakran új betegségre gondolnak a szülők, pedig ezek még mindig a papulosa dermatitis bőrtünetei. Ritkán, de előfordul, hogy a tünetek irritálódnak, gyulladtabbá válnak, ilyenkor a kezelésen változtatni kell.
Maradványtünetekre kell e számítani?
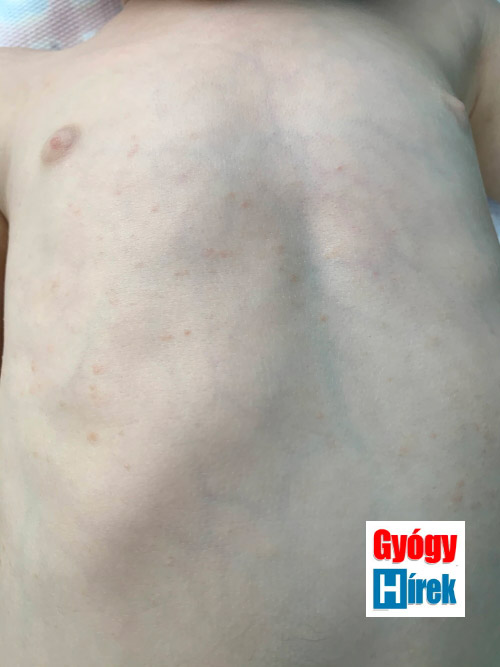
Általában teljesen tünetmentesen, időnként enyhe hámlással, esetleg átmeneti fokozott pigmentációval gyógyul.
Felhasznált irodalom:
1. Szalai Zsuzsanna, Exanthemák, Gyermekbőrgyógyászat, Budapest, Medicina, 2020, 349-361
2. Arnold P. Oranje, Robert A.C. Bilo, Nico G. Hartwig, Gianotti-Crosti Syndrome, Harper’S Textbook of Pediatric Dermatology, Chapter 50.
3. Cécile Brin, Pierre Sohier, Anne-Sophie L’Honneur, et al. An Isolated Peculiar Gianotti-Crosti Rash in the Course of a COVID-19 Episode, Acta Derm Venereol 2020;
4. Brandt O, Abeck D, Gianotti R, et al. Gianotti-Crosti syndrome. J Am Acad Dermatol